Unser Verdauungssystem wird von mehreren Organen gebildet, die für die Nahrungszerkleinerung, -aufnahme und -ausscheidung verantwortlich sind. Sehr vereinfacht gesagt fängt es mit dem Mund an und endet mit dem Anus, oben geht etwas hinein und unten wieder raus. Dieses System ist wahnsinnig ausgeklügelt und nicht nur für das Offensichtliche wichtig. In diesem Artikel geht es vor allem um den Grimmdarm (Kolon) und Mastdarm (Rektum). Verstopfung ist eines der häufigsten Probleme des Verdauungstraktes. Häufig wird über den Dickdarm nur mit gerümpfter Nase gesprochen und das hat er nicht verdient.

Aufbau und Funktion des Dickdarms
Das Kolon schließt sich dem Dünndarm an und beginnt im unteren rechten Bauchraum. Von dort verläuft es erst nach oben (Colon ascendens) bis zum unteren Rippenbogen, macht eine Kurve nach links und verläuft quer bis zur anderen Seite (Colon transversum). Vom linken Rippenbogen steigt das Kolon wieder ab (Colon descendens) und geht in das S-förmige Sigma über, das wiederum über den Mastdarm mit dem Anus endet.
Die Funktionen des Dickdarms sind sehr vielseitig und faszinieren:
- Das Kolon ist Heimat vieler guter Bakterien, unserer Darmflora oder Mikrobiom. Hier werden Vitamine produziert wie B2, B12 und K. Außerdem produzieren bestimmte Bakterien kurzkettige Fettsäuren wie z. B. Butyrat und diese schützen die Darmschleimhaut, was vielen Krankheiten vorbeugen kann.[1]
- Unser Mikrobiom spielt eine wichtige Rolle in der Funktion des Immunsystems und ein Großteil der körpereigenen Abwehr befindet sich im Darm.[2]
- Die Mikroorganismen im Kolon zersetzen die unverdaulichen Nahrungsreste und Zellen der Darmschleimhaut entziehen dem Nahrungsbrei Wasser (über 1,5 Liter pro Tag).
- Um den Darm herum ist ein kompliziertes Netzwerk an Nervenzellen angeordnet: das enterische Nervensystem (ENS) oder Bauchhirn. Hier sind mehr Nervenzellen als im Rückenmark (ungefähr 4-5-mal so viele) und das ENS kommuniziert auf direktem Weg mit dem Gehirn. Diese Verbindung wird Darm-Hirn-Achse genannt. Dadurch beeinflussen sich Darm- und Gehirnfunktion sehr stark.[3]
Verstopfung und Co
Verstopfung ist eines der häufigsten Probleme des Verdauungstraktes. Weltweit kommt chronische Verstopfung bei 10 – 15 % der Bevölkerung vor. Auch an andere Beschwerden wie Reizdarmsyndrom (Blähungen, Durchfall, Bauchkrämpfe), Hämorrhoiden (vergrößerte, teilweise entzündete Venen), Analfissuren (Risse in der Schleimhaut am Anus) und entzündliche Darmerkrankungen (Colitis) leiden viele Menschen.
Grundsätzlich wird bei einer Verstopfung dem Stuhl zu viel Wasser entzogen und er wird zu groß und hart, entweder bei einer normalen Transitzeit (wie lange die Nahrung durch den Darm unterwegs ist) oder einer verzögerten Transitzeit. Die Ursachen dafür können sehr unterschiedlich sein: Ernährung, zu geringe Flüssigkeitsaufnahme, schlechte Darmgewohnheiten, Bewegungsmangel, Erkrankungen des Darms, Medikamente und viele andere. Auch eine überbewegliche hintere Vaginalwand (Rektozele) und Beckenbodendysfunktion können zu Entleerungsstörungen führen. Veränderungen der Gewohnheiten (z. B. Urlaub) können ebenfalls zu Verstopfung führen. Problematisch wird es vor allem, wenn die Verstopfung und das damit verbundene Pressen immer wieder auftreten, also chronisch wird.
Laut den international anerkannten Rom-IV-Kriterien wird eine Verstopfung als chronisch bezeichnet, wenn innerhalb der letzten 6 Monate während mindestens 3 Monaten Probleme bestanden. Es müssen 2 oder mehr der folgenden Symptome bei mindestens einem Viertel der Stuhlgänge auftreten, um eine funktionelle Verstopfung zu diagnostizieren:
- Starkes Pressen
- Klumpiger, harter Stuhl
- Weniger als 3 Stuhlgänge pro Woche
- Gefühl der unvollständigen Entleerung
- Gefühl der Blockierung
- Manuelle Manöver zur Entleerung (mit Finger oder Unterstützung am Damm).[4]
Behandlung und Ansatz der Physiotherapie

Die Behandlung sollte sich, wenn möglich, nach den Ursachen richten. Eine ballaststoffreiche Ernährung ist der Grundpfeiler für eine gute Verdauung und weichen Stuhlgang, genauso wie ausreichende Flüssigkeitszufuhr. Bei zugesetzten Ballaststoffen lohnt es sich gut informiert zu sein, denn diese können eine Verstopfung auch schlimmer machen. [5] Regelmäßige Bewegung hilft, die Transitzeit zu verkürzen und kann den Stuhl weicher machen.
Eine physiotherapeutische Behandlung beinhaltet Tipps zur Verbesserung Transitzeit und wenn nötig Anpassung der Stuhlkonsistenz. Es ist sehr wichtig, immer auf den ersten Drang zu hören! Wenn die Stuhlentleerung verzögert wird, führt dies früher oder später zu Verstopfung und / oder unvollständiger Entleerung (nur ein Teil des Stuhls kommt heraus und der Rest verbleibt im Enddarm). Im Dickdarm kommt es nur ein paarmal am Tag zu einer größeren Vorwärtsbewegung, häufig angeregt durch Nahrungsaufnahme (Gastrokoloischer Reflex) und wenn diese Bewegung nicht zum Entleeren genutzt wird, kann der Enddarm nicht mehr oder nur teilweise entleert werden.
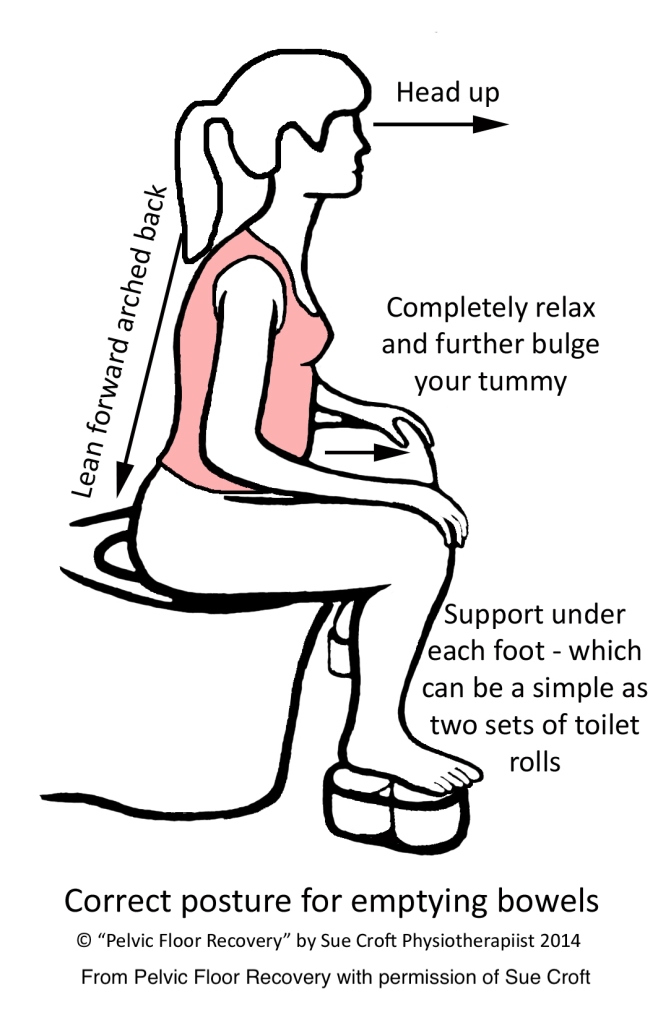
Vor allem bei Entleerungsstörungen lohnt es sich auch an den Beckenboden zu denken. In einer zu elastischen hinteren Vaginalwand (Rektozele) kann sich der Stuhl wie in einer Tasche „verfangen“. Ein anderes Problem kann eine Anspannung der analen Schließmuskulatur beim Entleeren sein, eine sogenannte dyssynergische Defäkation. Häufig führen diese Probleme zu einer unvollständigen Entleerung. Das kann auch zu Stuhlschmieren führen, was bedeutet, dass einige Zeit nach dem Entleeren Stuhl in der Unterwäsche oder beim Abwischen gefunden wird.
Eine Behandlung bei einer/m auf Beckengesundheit spezialisierten Physiotherapeutin/en kann Alltags- und Ernährungstips enthalten, Optimierung der Stuhlkonsistenz, Anregung der Darmbeweglichkeit, gezielte Übungen und die richtige Position und Technik zum Entleeren. Mit Geräten, die anzeigen, ob ein Muskel anspannt oder lockerlässt (Biofeedback), kann man z. B. lernen, die Schließmuskulatur zu entspannen.[6]
Häufig ist ein Teamansatz sinnvoll, bei dem Ärzte, Psychologen, Ernährungsberater und spezialisierte Physiotherapeuten zusammenarbeiten.

[1] Silva JPB, Navegantes-Lima KC, Oliveira ALB, Rodrigues DVS, Gaspar SLF, Monteiro VVS, Moura DP, Monteiro MC. Protective Mechanisms of Butyrate on Inflammatory Bowel Disease. Curr Pharm Des. 2018;24(35):4154-4166. doi: 10.2174/1381612824666181001153605. PMID: 30277149
[2] Wu, H. J., & Wu, E. (2012). The role of gut microbiota in immune homeostasis and autoimmunity. Gut microbes, 3(1), 4–14. https://doi.org/10.4161/gmic.19320
[3] Jane A. Foster, Linda Rinaman, John F. Cryan, Stress & the gut-brain axis: Regulation by the microbiome, Neurobiology of Stress, Volume 7, 2017, Pages 124 136, ISSN 2352-2895
[4] Gastroenterology, ISSN: 0016-5085, Vol: 158, Issue: 5, Page: 1232-1249.e3
Publication Year2020
[5] Suares, N.C. and Ford, A.C. (2011), Systematic review: the effects of fibre in the management of chronic idiopathic constipation. Alimentary Pharmacology & Therapeutics, 33: 895-901.
[6] Krogh, K., Chiarioni, G. and Whitehead, W. (2017), Management of chronic constipation in adults. UEG Journal, 5: 465-472. https://doi.org/10.1177/2050640616663439
Pingback: - BeckenBalance Physiotherapie